45歳の男性です。ときどき夜中に足がつることがあります。
「こむら返り」と言われるものでしょうか?
突然の激しい痛みで睡眠が妨げられますし、原因がわからず不安です。
「こむら返り」とは?
「こむら(腓)」とは、ふくらはぎのことで、平安時代から江戸時代にかけて使われていた言葉です。隆々とした肉の意が転じた「こぶ(瘤)ら」から来たという説もあります。医学用語では腓腹筋(ひふくきん)、ドイツ語では「Wadenmuskel」と言います。この「こむら」がひっくり返ったような激痛が走るため、「こむら返り」と呼ばれるようになったのでしょう。
こむら返りとは、足のふくらはぎの筋肉が突然けいれんし、強く収縮したままの状態になることです。特徴は、1)強い筋肉の収縮が起こり、2)強い痛みを伴い、3)数秒の内に発症し、通常は数分以内に自然に収まります。4)発症は運動の最中だけではなく、安静にしている時にもみられます。医学用語では「筋クランプ」「有痛性筋けいれん」と呼ばれ、ドイツ語では「Wadenkrampf」です。
● 強い筋肉の収縮
● 痛みを伴う
● 突然起こり数分で治る
● 運動時のほか、夜間の安静時にも起こる
こむら返りの頻度
健康な人でも30~70%の人が一生に1度はこむら返りを経験すると言われています。年齢と共に起こりやすくなり、60歳を過ぎると30%以上の人がこむら返りになるそうです。妊婦にも多くみられ、妊娠後期には約半数の妊婦がこむら返りを経験すると言われています(後述)。
● 年齢が高いほど増える
● 妊娠中〜後期
● 脱水(汗や下痢)
● スポーツ前の準備運動不足
● 日常的に運動不足な状態での急な筋肉疲労
● 下肢の血流障害
● アルコールの飲み過ぎ
運動中のこむら返り
昼型のこむら返りは、足を激しく動かすサッカーや水泳、ゴルフのスイングの直後、寒いところに長時間立っていた後などにみられるものです。準備運動の不足や、普段ほとんど運動しない人が長時間歩いて足に負担が掛かった時、さらに大量の発汗や下痢による脱水状態が発症を助長します。
睡眠時に起きるこむら返り
寝ている時に急に足がつって目が覚めるタイプのこむら返りもあります。上向きに寝ると足首の部分が伸びた状態(すなわち、ふくらはぎの筋肉が縮んでいる)になりやすい上、睡眠中はふくらはぎの筋肉が縮み過ぎないように調整している腱紡錘(けんぼうす)というセンサーの働きが鈍くなることも関係します。足の疲れ、静脈のうっ血など、ふくらはぎの部分の血流の悪さなどが危険因子です。年齢と共に増加するこむら返りは、このように夜間にみられることが少なくありません。
妊娠とこむら返り
妊娠中、特に中~後期に、こむら返りが起きやすくなります。運動不足や、胎児が成長するにつれて大きくなる足への荷重と疲れ、静脈のうっ血(静脈血の流れが良くないこと)、さらに胎児の成長に伴って骨盤が広げられることにより、足の筋肉が引き伸ばされた状態になりやすいことも関係しているようです。多くの場合、出産とともにみられなくます。
病気に伴うこむら返り
下肢の血流障害、糖尿病、甲状腺機能低下症、腎不全、慢性肝炎、下位の運動神経が侵される末梢神経疾患などの病気に伴って、こむら返りが起こります。国民病となりつつある糖尿病では、その発生率は健康な人の約6倍とも言われています。人工透析を行っている腎不全の患者の場合も6割以上、肝疾患、慢性肝炎では約5割、肝硬変では約8割の患者に、こむら返りが確認されたという報告もあります。
薬剤によるこむら返り
高コレステロール血症の治療に用いられるスタチン系薬剤(プラバスタチンなど)、降圧剤の中では血管拡張作用のあるβ-遮断剤(ピンドロールなど)、さらに利尿剤やカルシウム拮抗剤(ジルチアゼム)、抗甲状腺剤(メルカゾール)などの影響によって、こむら返りが起こることが知られています。あまりにも頻繁にこむら返りを起こす場合は、主治医に相談してみましょう。
指や肩の筋肉でも
筋肉の異常収縮による有痛性けいれんは、「足の裏」「指」「肩や首の筋肉」「肛門」でも起こります。肛門の筋肉で起こるときは「肛門括約筋痙攣」と呼ばれ、強い肛門の痛みを生じます。
肉離れとの違い
筋肉が急に強く収縮して、筋肉を包んでいる薄い膜(筋膜)や筋肉を構成している筋繊維自体に傷が付くのが肉離れ(Muskelzerrung)です。こむら返りの場合、通常数分で普通に歩けるようになるのに対し、肉離れでは重症度によっては回復までに2~4週間掛かります。
何故、筋肉が縮んだままになるの?
私達の足は、神経からの指令で筋肉細胞が絶妙に収縮と弛緩を繰り返すことによって、動きがコントロールされています。さらに、ふくらはぎの筋肉が必要以上に縮みそうになると、アキレス腱の中にある腱紡錘(けんぼうすい)というセンサーが働いて、筋肉の過度な収縮を防いでくれます。前記のリスク因子が加わったとき、これらの調整機能が一時的にダウンし、ふくらはぎの筋肉の一部もしくは全体が縮んだままのけいれん状態になるのが、こむら返りです。
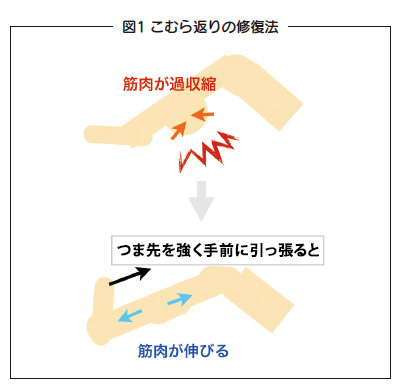
こむら返りの治療
こむら返りの起こった側のつま先を手前に強く引き寄せ、ふくらはぎの筋肉を伸ばすようにすることで消失します。ほかの部位が異常収縮した際も、手で縮んでいる筋肉を伸ばす方向に動かします。筋弛緩剤や、痛みに対する鎮痛薬が用いられることもありますが、効果は限定的で、医学的にも広く有効性が認められているのは次にご紹介する漢方薬です。
芍薬甘草湯の効能
繰り返し起こるこむら返りの予防・治療には漢方薬の芍薬甘草湯(しゃくやくかんぞうとう、ツムラー68)が効果的です。ボタン科の「芍薬(Paeonia lactiflora)」は、筋肉の収縮にかかわるカルシウムイオンの細胞内への移動を抑え、「甘草(Süßhölzer)」は細胞からのカリウム排泄を助けることにより、筋肉の弛緩を促すと考えられています。
芍薬甘草湯を用いる際の留意点
「甘草」の成分はグリチルリチン酸とも呼ばれ、ミネラルコルチコイドであるアルドステロンと似た作用があります。そのため、長期間にわたって用いていると、時に低カリウム血症や偽アルドステロン症といった病態を生じます。特に高血圧の人や利尿薬で治療中の患者、心臓病や筋肉疾患の方は注意が必要です。
こむら返りの予防
スポーツの前には、ふくらはぎの筋肉のストレッチを含めた十分な準備運動が必要です。大量に汗をかく運動、または下痢や熱中症など、脱水症状がみられる際には水分補給が大切です。ほとんど運動をしない日でも、1日1回は片足を後方にずらして屈伸するなどふくらはぎのストレッチを心掛けましょう。ふくらはぎの軽いマッサージや就寝前の入浴は血流の改善に役立ちます。
● 発作時は、患側のつま先を手前に引き付けて、ふくらはぎの筋肉を伸ばす
● 漢方薬の芍薬甘草湯が有効(ドイツでの市販なし)
● スポーツ前の十分な準備運動
● 普段から足のストレッチを心掛ける
● 下肢を冷やさない



 インベスト・イン・ババリア
インベスト・イン・ババリア スケッチブック
スケッチブック