数カ月に一度の頻度で口の中に白いものができ、痛くて食事もおいしく取れません。放って置くと自然に治るのですが、ビタミン不足によるものか、ストレスの影響か、何が原因なのか気になります。
Point
- 口内炎は口の粘膜の炎症
- 浅い潰瘍(アフタ)を作るものが多い
- ウイルスやカビによる場合もある
- 治療は口内の安静と清潔を保つこと
- 食事は柔らかく、刺激のないものを
- 2週間以上長引く場合は、ほかの病気も考慮
口内炎って?
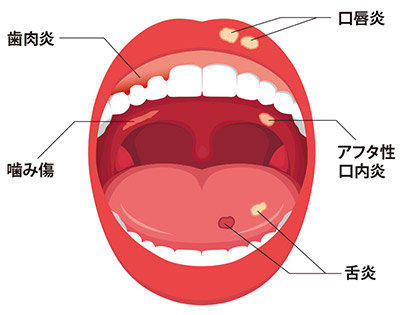
口内炎の部位別の名称
● 粘膜の炎症です
口内の粘膜に生じる炎症すべてを、「口内炎」(Stomatitis)と言います。頬の内側、唇の内側、舌、歯茎など、どこにでもできます。各々の部位だけに病変がみられる場合は、「舌炎」「口唇炎」「歯肉炎」などと称されることもあります。
● アフタ性口内炎とは?
「アフタ」とは大きさ3〜10ミリぐらいの丸く浅い潰瘍で、多くは灰色〜黄白色の膜(偽膜)で覆われ、その周囲が赤くなっています。単に口内炎といったときは、このアフタ性口内炎(Aphthe)を指すことが少なくありません。
● 口内炎の症状
食べ物や熱い飲み物が染みて、歯ブラシや硬い食べ物が当たると「ビリッ」とした激しい痛みを感じ、日常生活にも影響を及ぼします。
● 1〜2週間で治る
小さなアフタ性口内炎は、1〜2週間で自然に治ります。治らない場合や繰り返しての発症はほかの病気(例えば口腔がん、手足口病、性感染症、白血病など)の一症状の可能性も念頭に置きましょう。再発性アフタが口内とお尻(陰部)にみられる場合は、ベーチェット病(Behçet-Krankheit、Morbus Beçet)を疑います。
唇の炎症
● 口角炎
口を開くたびに口の横(口角)がピリッと裂けたように痛むのが口角炎(Mundwinkelentzündung)です。軟膏を1週間用いても改善しない場合は、カンジダ性の口内炎が疑われます。痛いので始終舌で舐めると、逆に治りが遅くなることがあります。
● 舌なめ皮膚炎
唇や口の周りを舐める癖のある子ども(まれに大人も)にみられます。消化酵素を含む唾液が逆に刺激になって起こる皮膚炎です。
● 口唇ヘルペス
唇や口の周りに痛みを伴った小さな水疱ができます。体調がすぐれないときなど、年1〜2回ほど忘れた頃に出現することが。
口の中の病気で悪性を疑わせる特徴
• 治りにくい
• 表面が凸凹
• 色が混在している
• 硬い部分がある
口内炎のいろいろな原因
● 要因としてのストレスや偏食
原因不明の口内炎も少なくありません。ストレス、寝不足、極端な疲労、偏った食生活などの要因も絡み合って、発症すると考えられています。
● 物理的な原因によるもの
食事中に誤って舌や頬の内側を噛んでしまった、義歯や歯の矯正具が当たり傷ついた、熱いスープで舌をやけどしたしたなどの場合です。
● ウイルスによるもの
ヘルペス性口内炎は、幼少時に感染し体内に潜んでいた単純ヘルペスウイルスが、体調がすぐれないときに活発化して口内炎や口唇ヘルペスとして現れます。手足口病では口内炎のほか、手足にも小水疱がみられます。
● カンジダ(カビ)による
生後2〜3カ月の乳児にみられることが多い口内炎で、口の中に白い苔のようなものが付いているように見えます。大人でも免疫が低下したとき、ステロイドや抗菌薬を長期間使用した後、口の中が乾燥することでみられます。味覚障害を伴うことも。口角炎の原因にもなります。
● 金属アレルギー Metallallergie
歯科治療の後の歯の詰め物や、被せ物や義歯に用いた金属に対するアレルギーとして、口内炎が起こることがあります。
● がん(Krebs)治療で
がん治療の放射線(Strahlentherapie)が口の粘膜に直接当たった場合や、口内炎を起こす可能性のある抗がん薬で発症することがあります(国立がん研究センターの「がんと療養」203号より)。
● 喫煙(ニコチン、Nikotin)による
長期にわたる喫煙習慣によって引き起こされる口内炎です。禁煙をすることで数週間で元に戻ります。口内炎からがんが発生することもあるので、注意が必要です。
● 薬剤の副作用としての口内炎
病気に治療薬の副作用(Nebenwirkung)として生じるもので、抗菌薬、鎮痛解熱薬、抗てんかん薬、先述の抗がん薬など、広い範囲の薬剤にわたります。
● 顔の帯状疱疹 Herpes zoster
帯状疱疹は昔に感染して潜んでいた水痘(水ぼうそう)ウイルスが再活発化して生じます。顔の三さんさ叉神経の第二枝(上顎神経、口内の上側を含む部分に分布)や第三枝(下顎神経、口内の下側を含む部分に分布)に拡がると、病側だけの口の内外に有痛性の発赤や疱疹がみられます。
口内炎の治療
● 口内を清潔に保ち、乾燥を防ぐ
少し温かめの水(微温湯、lauwarmes Wasser)で口の中をすすぎ、口の中の洗浄と湿気を保ちます。刺激の少ないうがい薬(Gurgelmittel)を用いることもあります。
● 柔らかく刺激が少ない食事
薄い味付け、柔らかく煮る、細かく刻むなどの工夫が有用です。口内炎の部位への刺激を避けるため、食事は人肌程度に温めると良いでしょう。逆に控えた方が良いものは、辛い食べ物、熱いもの、かたい食品、味付けの濃いもの、酸味の強い果物などです。
● 局所用の痛み止め、創傷治癒促進剤
接触による痛みが強いときは局所麻酔作用のある薬が用いられます。日本にはアフタッチ®(佐藤製薬)というアフタ性口内炎の部位に直接貼り付ける優れものの口腔粘膜治療剤がありますが、残念ながらドイツでは入手できません。
● 口腔用ステロイド軟膏
感染のないアフタ性口内炎には、ステロイド(副腎皮質ホルモン)入りの口腔用軟膏(例えば、Dontilolon® D Mundheilpasteなど)が効果的です。
● 抗ウイルス薬
単純ヘルペスによるヘルペス性の口内炎では、抗ヘルペス薬の軟膏や内服薬(例えば、Zovirax®)が用いられます。
口内炎の予防
● 3つの基本
「清潔な口内」「十分な睡眠」「バランスの取れた栄養」の3つが基本。口の中を清潔に保ち、口の中を乾燥させないことが大切です。普段から十分な睡眠時間を確保し、食事の栄養バランスに気を遣いましょう。
● ステロイド軟膏の乱用には要注意
ウイルスやカビによる口内炎では、ステロイド軟膏が病原体を元気づけ逆に悪化させることがあります。家庭の常備薬に在庫があっても、安易に繰り返し使うことは慎みましょう。



 インベスト・イン・ババリア
インベスト・イン・ババリア スケッチブック
スケッチブック