ドイツの公的疾病保険に加入しています。日本で受けた検査をドイツでも受けようとしましたが、保険が適用されないと言われました。知人はドイツで盲腸の手術をした後、すぐに退院する話になり困惑したようです。日本とドイツの医療の違いが分からず、困っています。
Point
- 日本では1961年に健康保険ができました
- 日本では原則的に保険収載項目のすべてが保険適用となります
- ドイツでは保険適用に枠があります
- 日本の健康保険制度には、多額の公費が投入されています
- ドイツでは、主に保険料で成り立っています
- 日独で「サービス」の考え方に差があります
日本の健康保険、ドイツの疾病保険
● 呼び名に当時の厚生省の意気込みが
ドイツから医学教育、医療制度、医学用語(例えば、カルテ)などを取り入れた日本ですが、保険制度の呼び名はドイツの「疾病保険」(Krankenversicherung)に対し、日本では厚生省が「健康保険」と定めました。
● 1961年にできた日本の健康保険制度
日本で国民皆保険制度が設立したのは1961年。①すべての人が加入 ②どこでも自由に治療を受けられる ③質の高い治療を少ない経済負担で享受 ④この制度維持に国のお金が投入される、という画期的な枠組みが今日に至るまで維持されています。
● 日本ではどこの医療施設でも治療が受けられる
長い待ち時間を除けば、日本ではどこの医療施設でも自由に受診できます。ドイツの公的疾病保険(法定疾病保険、GKV)では、通常「かかりつけ医」(Hausarzt/-ärztin)を受診する仕組みになっています(ドイツニュースダイジェスト1049号参照)。
● 保険適用の範囲の違い
日本では保険収載された検査、薬は原則的にすべて保険が適用されます。ドイツではすべてにおいて公的疾病保険が適用される訳ではありません。プライベート疾病保険(PKV、ドイツニュースダイジェスト1051号参照)では、契約条件・内容によって適用範囲が異なる場合があります。
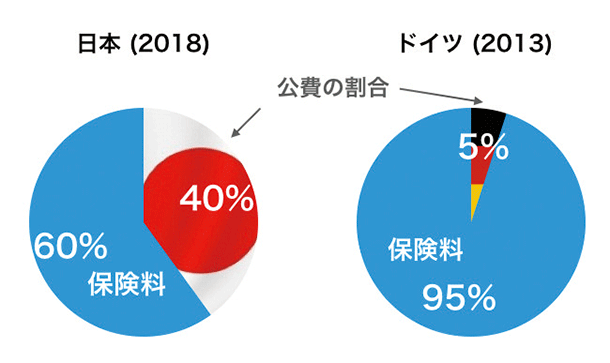
● 公費による制度維持
年々増大する医療費にもかかわらず、日本の健康保険システムは公費の投入に支えられて維持されています。ドイツでは公費負担の割合が5%で、多くが保険料(Beitrag)で維持されているのに対し、日本では40%と多大です。
日本とドイツの公費投入の比較
(国の総医療費に占める公費投入の割合)
新薬とオリジナル製剤
● 新薬を使いやすい日本
日本では発売後10年未満の比較的新しい薬の占める割合が約50%、ドイツでは約10%です。インフルエンザ治療薬のタミフルが発売された当時、世界の使用量の75%を日本が占めていました。
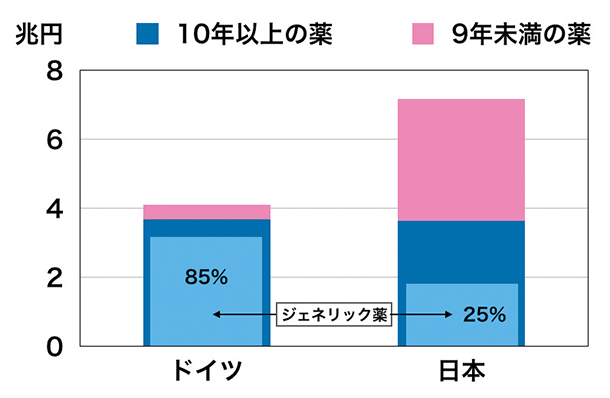
新薬とジェネリック薬の比率
(日本でも最近はジェネリックが増えています)
● ジェネリック医薬品の使用量
医薬品全体に占めるジェネリック薬の比率はドイツが約85%、日本は約25%で、厚生省は比率を上げる努力をしています。日本では医師も患者もオリジナル薬を好む傾向(厚生労働省の「後発医薬品の使用促進策の影響及び実施状況調査 報告書」より)。ドイツの公的疾病保険では、治療は基本的にジェネリック薬が主体です。
入院日数、医師の数
● 入院日数が長い日本、短いドイツ
2017年のOECD(経済協力開発機構)の統計によると、入院日数は日本(平均16日)が世界でも長く、ドイツ(平均8日)の倍です。ドイツの病院で入院後すぐに退院する印象を受けるのは、このためかもしれません。
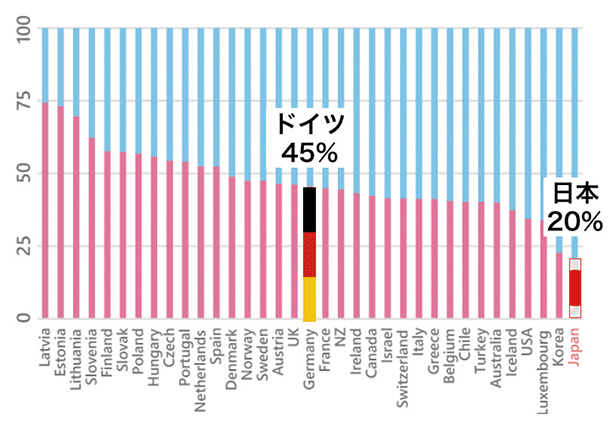
● 医師数と女性医師の比率
医師の数は住民1000人当たりドイツは4.2人いるのに対し、日本は2.4人と少なめです。特に女性医師の割合が、世界でも極端に少なくなっています。
世界各国の女性医師の比率
(OECDの図を改変)
健康診断(Vorsorgeuntersuchung)
● 健康診断が普及している日本
企業検診、市町村健診、婦人科健診、がん検診、メタボ健診など、種々の健康診断制度がある日本。企業や市町村からの費用負担や補助がなされているものが少なくありません。
● ドイツの健康診断
ドイツでも乳がん健診、産業医による従業員の健康チェック、一定年齢時の健康診断などを受けられます。ただし、採血検査項目などは日本に比べて少なめです。病気に伴う検査ではないため、プライベート疾病保険では契約条件によって扱いが異なってきます。
日独の専門医
● ドイツは公的疾病保険と連動
ドイツの医療は専門医制度によって成り立っています。公的疾病保険と連動して運用され、診療報酬とも関係しています。日本の専門医は、その身分、処遇、標ひょうぼうか榜科、診療報酬上の規定が、必ずしも定まっているわけではありません。
● 日本では、最近まで学会が管理
ドイツの専門医資格は医師全員が加盟義務のある医師会(Ärztekammer)が研修規定を定め認定をしています。日本では認定・更新基準を作成する日本専門医機構がその役割を担うことになりましたが、最近までは学術機関の各学会が専門医の認定をしてきました。
サービスへの期待
● 日本では当然でも、ドイツでは……
日本とドイツでは、サービスに対する捉え方に差があります。日本では当然という尺度からみると、ドイツの医療機関は「受付の態度がそっけない」「あまり細かい世話をしてくれない」という印象に繋がりかねません。
● 必要なことがなされている
診断や治療に必要な本質から考えると、ドイツの医療は基本的なことも含めきちんと行われていますので、ご安心ください。
変化する大学の役割
● 白い巨塔とも言われた時代
かつて医学部を卒業した日本の医師のほとんどが大学の各診療科の医局に所属し、研修や研究に従事してきました。医局員の関連病院のポストへの采配などの人事権を持つ臨床系の医学部教授は、ドイツに比べて大きな力を持っていました。
● 過疎医療への医師派遣など
日本では医師不足に陥りやすい地域でも大学から医師を交互に派遣し、地域医療が成り立っていた側面もあります。最近は大学の医局に残る医師数に変化があり、辺地の医療に支障がみられる診療科もでてきています。



 インベスト・イン・ババリア
インベスト・イン・ババリア スケッチブック
スケッチブック








